Прием НПВП может быть ассоциирован с развитием таких осложнений со стороны ЖКТ, как гастрит, язвы желудка и двенадцатиперстной кишки и желудочно-кишечное кровотечение. В журнале Case Reports Gastrointestinal Medicine был описан клинический случай очагового гранулематозного образования в толстой кишке на фоне приема НПВП, сходного по проявлениям со злокачественной опухолью.
Описание клинического случая
Женщина 63 лет обратилась в клинику с жалобами на рвоту без примеси крови и желчи в течение четырех дней. Она отрицала наличие сыпи или изменений в питании. В анамнезе у нее имелись контролируемая артериальная гипертензия, дислипидемия, сахарный диабет и гепатит С, выявленный 14 лет назад с устойчивым вирусологическим ответом. Она ежедневно принимала лозартан 100 мг, нифедипин пролонгированного действия 90 мг, аторвастатин 20 мг и метформин 1000 мг 2 раза в день. Несколько недель назад она начала принимать ибупрофен для купирования боли из-за артрита. Она отрицала прием антибиотиков, растительных добавок и наличие аллергии. У нее был стаж курения в течение 10 лет. 3 года назад ей была проведения колоноскопия в качестве скрининга (без отклонений).
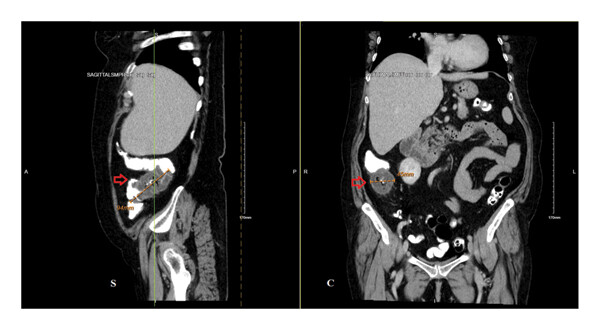
Физикальный осмотр и первичные лабораторные анализы не показали отклонений. Пациентке была оказана помощь при рвоте и отменен прием ибупрофена. КТ брюшной полости выявила в восходящем отделе ободочной кишки образование примерно 94×45 мм, что вызвало опасения по поводу аденокарциномы толстой кишки (рис. 1).
Рисунок 1. КТ с КУ брюшной полости выявило кольцевидное образование в проксимальном отделе восходящего отдела ободочной кишки (красные стрелки) длиной 94 мм и диаметром 45 мм, с нависающими краями и незначительным уплотнением околоободочной жировой ткани. Рядом отмечены множественные лимфатические узлы размером менее сантиметра (отсутствуют на представленных изображениях)..
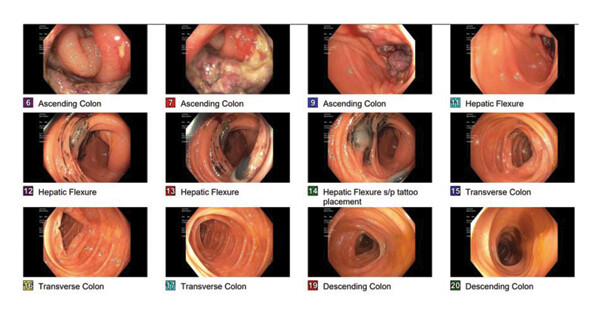
Пациентке была проведена колоноскопия, в ходе которой было обнаружено инфильтративное, полипообразное, изъязвленное образование в восходящем отделе ободочной кишки (рис. 2).
Рисунок 2. Снимки, полученные во время колоноскопии восходящего отдела ободочной кишки, на которых заметна полипоидная, изъязвленная масса.
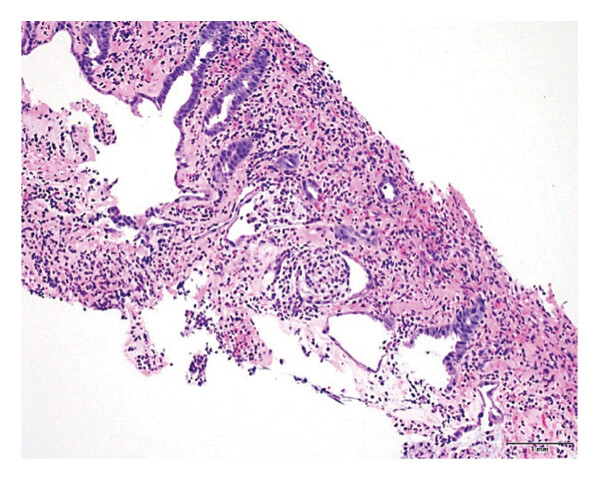
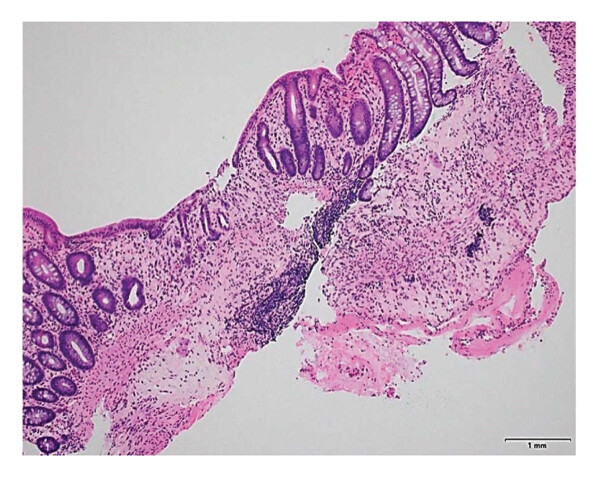
С помощью биопсии был выявлены признаки колита инфекционной или лекарственной этиологии (рис. 3).
Рисунок 3. Биопсийный образец образования в слизистой оболочке восходящего отдела ободочной кишки, где заметны воспалительные и ишемические изменения (небольшие железы, отечная и фибринозная собственная пластинка с образованием псевдомембран), ГЭ;×200.
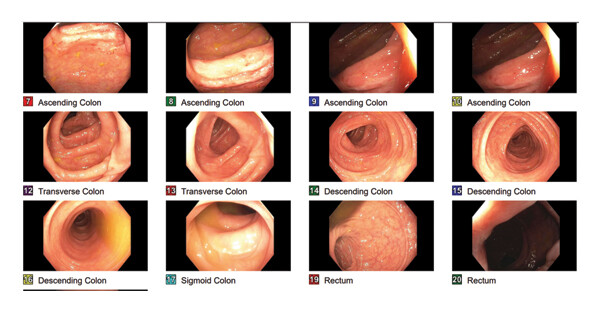
Полученные данные противоречили клиническим признакам злокачественности новообразования, поэтому через 6 дней была проведена повторная колоноскопия, по результатам которой было продемонстрировано полное исчезновение образования (рис. 4).
Рисунок 4. Снимки, полученные по время повторной колоноскопии, где заметна здоровая слизистая восходящего отдела ободочной кишки.
Гистологическое исследование подтвердило доброкачественный характер образования и изменениями только воспалительного характера (рис. 5 ).
Рисунок 5. Образец, полученный во время повторной биопсии, на котором заметно уменьшение признаков воспаления (выпадение и атрофия крипт, гиалинизация собственной пластинки слизистой оболочки) ГЭ;×200.
После выписка пациентка возобновила прием своих обычных лекарств, но с рекомендацией избегать приема НПВП. На контрольном визите через 3 месяца симптомы со стороны ЖКТ отсутствовали, на КТ брюшной полости и таза не было признаков образования в толстой кишке. Проведенная позднее колоноскопия показала зажившую язву толстой кишки.
Выводы авторов
Наличие образования в толстой кишке стало причиной онконастороженности, несмотря на отрицательный результат скрининга. Возникла диагностическая проблема: правильно проведенная биопсия выявила только воспалительные изменения, но клинические и радиологические данные указали на злокачественный характер образования. В результате было принято решение о повторной колоноскопии, которая подтвердила наличие колита. Анамнез приема ибупрофена и выздоровление после его отмены указали на его лекарственно-индуцированный характер.
Справочная информация
Нестероидные противовоспалительные препараты (НПВП) в настоящее время широко используются для купирования боли и воспаления. В то же время, их прием может быть связан с развитием побочных эффектов со стороны пищеварительной системы. Воспаление кишечника, вызванное НПВП, может сохраняться до 3 лет после прекращения приема. Не менее 40% всех случаев составляют осложнения со стороны нижних отделов ЖКТ (язвы слизистой оболочки, кровотечения и реже – образование гранулем вследствие ишемии, как в данном случае). Среди других побочных эффектов приема НПВП – рецидив ВЗК, эозинофильный аллергический и коллагенозный колит, сегментарная ишемия и диафрагмоподобные стриктуры кишечника. Также важным фактором риска является возраст старше 65 лет.
С учетом того, что пациентка принимала другие препараты, с большой долей вероятности симптомы были вызваны приемом ибупрофена, так как возникли почти сразу после его начала. Возобновление приема метформина, лозартана и аторвастатина после выписки не вызвало каких-либо серьезных побочных реакций. Хороший контроль сахарного диабета также указывал на отсутствие влияния этого заболевания на возникновение образования в кишечнике.
Колит, ассоциированный с приемом НПВП обычно проявляется спазмами в левом нижнем квадранте живота, диареей с кровью, ректальным кровотечение и позывами к дефекации. Выраженность симптомов варьирует от легкого дискомфорта до сильной боли и кровотечения. Предпочтительным методом диагностики является КТ с КУ брюшной полости. На колит указывают утолщение стенки кишечника, отек и пневматоз кишечника. МРТ, УЗИ и рентгенография не рекомендованы для рутинного использования. Диагноз подтверждается с помощью колоноскопии и биопсии. Типичные макроскопические признаки включают отек слизистой оболочки, эритему, эрозии и язвы. В тяжелых случаях могут наблюдаться глубокие язвы или гангреноподобное поражение толстого кишечника.
Лечение включает оказание первой помощи, отмену НПВП и контроль признаков перитонита. У пациентов с сахарным диабетом следует проводить мониторинг уровня глюкозы крови. При ухудшении состояния показано хирургическое вмешательство. По показаниям назначают кортикостероиды, иммуномодуляторы или низкомолекулярные гепарины.
Источник: Konlack Mekontso JG, Olliverrie A, Pendyala N, Nnang JYB, Tchoukeu GLN, Platsky V, Chaudhury R, Chum C. Nonsteroidal Anti-Inflammatory Drug-Induced Granulomatous Colitis: A Case Report and Literature Review of a Vanishing Colonic Mass Mimicking Malignancy. Case Rep Gastrointest Med. 2025 Aug 20;2025:1169139. doi: 10.1155/crgm/1169139. PMID: 40881160; PMCID: PMC12390562.